پانسمان مرطوب روشی نوین در مراقبت از زخم است که در آن محیط زخم به صورت کنترل شده مرطوب نگه داشته می شود. برخلاف پانسمان های سنتی که باعث خشک شدن سطح زخم و ایجاد دلمه می شوند، پانسمان مرطوب شرایطی فراهم می کند که سلول های ترمیم کننده بتوانند سریع تر و مؤثرتر فعالیت کنند.
پانسمان زخم یکی از مهم ترین مراحل درمان و مراقبت های پزشکی است که تأثیر مستقیمی بر سرعت ترمیم، کاهش درد و پیشگیری از عفونت دارد. در گذشته، اغلب تصور می شد که خشک نگه داشتن زخم بهترین روش درمان است، اما با پیشرفت علم پزشکی مشخص شد که این روش همیشه مؤثر نیست. امروزه پانسمان مرطوب به عنوان یکی از علمی ترین و کارآمد ترین روش های درمان زخم شناخته می شود و در بسیاری از مراکز درمانی و مراقبت های خانگی مورد استفاده قرار می گیرد. پانسمان مرطوب روشی نوین در مراقبت از زخم است که در آن محیط زخم به صورت کنترل شده مرطوب نگه داشته می شود. برخلاف روش های سنتی که باعث خشک شدن سطح زخم و ایجاد دلمه می شوند، این روش شرایطی فراهم می کند که سلول های ترمیم کننده بتوانند سریع تر و مؤثرتر فعالیت کنند. در این روش از پانسمان های پیشرفته ای مانند هیدروژل، هیدروکلوئید، فوم و آلژینات استفاده می شود که ضمن حفظ رطوبت، از زخم در برابر آلودگی و عفونت محافظت می کنند.
چرا پانسمان مرطوب برای بهبود زخم مؤثر است؟
تحقیقات پزشکی نشان داده است که محیط مرطوب باعث افزایش سرعت تقسیم سلولی، کاهش التهاب و بهبود کیفیت ترمیم پوست می شود.
- از تشکیل دلمه جلوگیری میشود.
- سلول های جدید راحت تر حرکت میکنند.
- خون رسانی به بافت آسیب دیده بهتر انجام می شود.
- درد و سوزش زخم کاهش می یابد.
- به همین دلیل، این روش نسبت به روش های قدیمی، نتایج درمانی بهتری به همراه دارد.
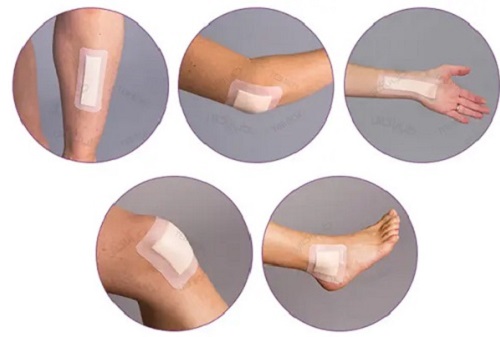
انواع پانسمان مرطوب
بسته به نوع زخم و میزان ترشحات، انواع مختلفی دارد که مهم ترین آن ها عبارتاند از:
پانسمان هیدروژل
پانسمان هیدروژل یکی از محبوب ترین انواع پانسمان مرطوب است که برای زخم های خشک یا نیمه خشک مناسب است. این پانسمان از مواد ژله ای تشکیل شده است که داخلشان پر از حفره های کوچک است که رطوبت زیادی دارند و به طور مستقیم به زخم می چسبند.
ویژگی ها و کاربرد ها:
-
ترمیم سریع تر زخم: هیدروژل ها به دلیل رطوبت بالایی که دارند، به تسریع ترمیم زخم های خشک کمک می کنند.
-
کاهش درد: با حفظ رطوبت، این پانسمان ها کمک می کنند تا زخم از خشک شدن و تشکیل دلمه جلوگیری کند، که در نتیجه درد کاهش می یابد.
-
کمک ترمیم بافت مرده : هیدروژلها می توانند بافت مرده را بهطور طبیعی از بین ببرند و باعث ترمیم بهتر و سریع تر شوند.
-
مناسب برای سوختگی ها و زخم های سطحی: از این پانسمان برای زخم سوختگی سطحی و یا زخم های بریدگی نیز استفاده می شود.
معایب:
-
برای زخم هایی با ترشحات زیاد مناسب نیست، چرا که هیدروژل نمیتواند ترشحات زیادی را جذب کند.
پانسمان هیدروکلوئید
-
یکی دیگر از انواع پانسمان های مرطوب است که به طور گسترده برای زخم های سطحی و زخم های دارای ترشح متوسط کاربرد دارد. این پانسمان از یک لایه چسبنده و یک لایه هیدروکلوئیدی تشکیل شده که به طور خاص برای جذب ترشحات طراحی شده اند.
ویژگیها و کاربردها:
- مانع از ورود باکتریها: این پانسمان ها یک سد محافظتی مؤثر در برابر آلودگی و میکروب ها ایجاد می کنند که باعث کاهش خطر عفونت می شود.
- راحتی در تعویض: پانسمان هیدروکلوئید به دلیل خاصیت چسبندگی، به راحتی در محل زخم ثابت می ماند و در عین حال در تعویض های بعدی درد کمتری ایجاد می کند.
- مناسب برای زخم های سطحی و زخم های پوستی: این پانسمان برای بریدگی ها، زخم های سطحی، زخم های جراحی و زخم های ناشی از آسیب های جزئی بسیار مناسب است.
معایب:
ممکن است برای زخم های عمیق یا خونریزی دهنده مناسب نباشد.
به علت خاصیت چسبندگی، ممکن است در صورت استفاده طولانی مدت باعث ایجاد التهاب در پوست اطراف زخم شود.
پانسمان فومی
پانسمان فومی از فومهای پلییورتان ساخته شده است و بهطور ویژه برای زخمهایی با ترشحات متوسط تا زیاد طراحی شده است. این نوع پانسمان دارای قدرت جذب بالایی است و برای انواع مختلف زخم ها که ترشحات زیادی دارند، بسیار مناسب است.
ویژگی ها و کاربرد ها:
- قدرت جذب بالا: پانسمان فومی قادر به جذب مقدار زیادی ترشح است که این ویژگی آن را برای زخم های عمیق تر یا زخم هایی که ترشح زیاد دارند، ایدهآل میکند.
- حفظ رطوبت: این پانسمان ها علاوه بر جذب ترشحات، رطوبت محیط زخم را حفظ می کنند که به تسریع ترمیم و کاهش درد کمک می کند.
- مناسب برای زخمهای مزمن: پانسمان های فومی به ویژه برای زخم های مزمن مانند زخم های دیابتی یا زخم های بستر که ترشحات زیادی دارند، کاربرد دارند.
معایب:
- ممکن است برای زخم هایی با ترشح کم یا زخمهای سطحی مناسب نباشد.
- تعویض پانسمان فومی ممکن است نسبت به پانسمان های هیدروکلوئید کمی پیچیدهتر باشد.
پانسمان آلژینات
پانسمان آلژینات از جلبکهای دریایی ساخته شده و بهطور خاص برای زخمهای عمیق و خونریزیدهنده کاربرد دارد. این پانسمان به دلیل ساختار منحصر بهفرد خود، میتواند خون و ترشحات زخم را جذب کرده و رطوبت را به صورت مؤثری حفظ کند.
ویژگیها و کاربردها:
- جذب سریع و مؤثر ترشحات: پانسمان آلژینات دارای خاصیت جذب بالا است و میتواند ترشحات زیادی را از زخم جذب کند، بنابراین برای زخم های خونریزی دهنده و زخم های عمیق ایده آل است.
- حفظ رطوبت مناسب برای ترمیم: این پانسمان محیط مرطوب را در زخم حفظ می کند که باعث تسریع فرآیند ترمیم می شود.
- مناسب برای زخم های جراحی و زخم های دیابتی: برای زخم های جراحی، زخم های دیابتی و زخم های عمیق که ترشح زیادی دارند، پانسمان آلژینات مناسب است.
معایب:
- برای زخم های سطحی و کم تر ترشح کننده ممکن است بیش از حد مرطوب باشد و در آن صورت ممکن است باعث ایجاد مشکل شود.
- نیاز به تعویض مکرر دارد، زیرا پانسمان آلژینات به طور طبیعی ترشحات را جذب کرده و ممکن است پس از مدت زمانی اشباع شود.



 زخم نوروپاتیک چیست؟
زخم نوروپاتیک چیست؟ فیزیوتراپی زخم چیست؟
فیزیوتراپی زخم چیست؟ روشهای اصولی کنترل خونریزی زخم
روشهای اصولی کنترل خونریزی زخم