زخم نوروپاتیک به نوعی زخم گفته میشود که در اثر آسیب یا اختلال در عملکرد اعصاب حسی ایجاد میشود. در این وضعیت، فرد توانایی احساس درد، فشار یا گرما را در ناحیه آسیبدیده از دست میدهد و به همین دلیل ممکن است متوجه ایجاد زخم نشود. این نوع زخمها بیشتر در اندامهای تحتانی، بهویژه کف پا، پاشنه و انگشتان دیده میشوند و اغلب بهصورت تدریجی و بدون علائم هشداردهنده واضح شکل میگیرند؛ موضوعی که تشخیص زودهنگام آنها را دشوار میکند.
شایعترین علت بروز زخم نوروپاتیک، نوروپاتی محیطی بهخصوص در بیماران مبتلا به دیابت است. قند خون بالا در طولانیمدت به رشتههای عصبی آسیب میزند و حس طبیعی پوست را کاهش میدهد. در چنین شرایطی، فشار مداوم کفش نامناسب، راه رفتن طولانیمدت یا حتی یک خراش کوچک میتواند بدون جلب توجه فرد به زخم تبدیل شود. نبود درد باعث میشود این زخمها دیر تشخیص داده شوند و فرصت پیشرفت و عمیقتر شدن پیدا کنند. مراجعه به مراکز تخصصی مانند کلینیک زخم فردیس کرج میتواند نقش مهمی در تشخیص بهموقع و جلوگیری از عوارض جدی داشته باشد.
زخمهای نوروپاتیک معمولاً عمقی هستند و اغلب با پوست ضخیمشده یا پینهدار در اطراف زخم همراهاند. اگرچه این زخمها به دلیل اختلال عصبی معمولاً درد ندارند، اما خطر عفونت در آنها بسیار بالاست. در صورت عدم درمان صحیح و مراقبت تخصصی، زخم نوروپاتیک میتواند منجر به عفونت شدید، تخریب بافت و حتی قطع عضو شود. به همین دلیل، افزایش آگاهی، معاینه منظم پاها و دریافت خدمات تخصصی از مراکزی مانند کلینیک زخم فردیس کرج اهمیت بسیار زیادی در پیشگیری و درمان مؤثر این نوع زخمها دارد.
علائم شایع زخم نوروپاتیک
کاهش یا از بین رفتن احساس درد
یکی از بارزترین نشانه های زخم نوروپاتیک، کاهش قابل توجه یا از بین رفتن کامل حس درد در محل زخم است. به دلیل آسیب به اعصاب حسی، پیام های درد به مغز منتقل نمیشوند و فرد ممکن است حتی در صورت وجود زخم عمیق، هیچ ناراحتی خاصی احساس نکند. این وضعیت باعث میشود زخمها دیر تشخیص داده شوند و بدون مراقبت مناسب گسترش پیدا کنند. نبود درد، برخلاف تصور رایج، نشانه بی خطر بودن زخم نیست و اتفاقا میتواند خطر پیشرفت آن را افزایش دهد.
زخم های عمقی با ترشح محدود
زخم های نوروپاتیک اغلب به صورت زخم های عمقی ظاهر می شوند که به تدریج لایه های زیرین پوست را درگیر می کنند. به دلیل اختلال عصبی و کاهش واکنش التهابی طبیعی بدن، این زخم ها ممکن است در مراحل اولیه ترشح زیادی نداشته باشند. همین موضوع باعث می شود ظاهر زخم گمراه کننده باشد و شدت آسیب کمتر از واقعیت به نظر برسد. در صورت عدم درمان صحیح، این زخم ها می توانند به بافتهای عمقیتر نفوذ کرده و خطر عفونت های جدی را افزایش دهند.
تغییر رنگ و کیفیت پوست اطراف زخم
پوست اطراف زخم نوروپاتیک معمولاً دچار تغییر رنگ میشود و ممکن است حالت رنگپریده، خاکستری یا مایل به آبی پیدا کند. این تغییر رنگ اغلب ناشی از اختلال در خون رسانی و تغذیه ناکافی بافت ها است. علاوه بر این، پوست این نواحی اغلب خشک، نازک و شکننده می شود و مقاومت خود را در برابر فشار و آسیب از دست میدهد. چنین شرایطی زمینه را برای ایجاد ترکهای پوستی و گسترش زخم فراهم میکند.
تورم و تغییر شکل بافت
تورم یکی دیگر از علائم شایع زخم های نوروپاتیک است که به دلیل اختلال در گردش خون و تجمع مایعات در بافت ها ایجاد میشود. این تورم میتواند باعث تغییر شکل ناحیه درگیر شود و ظاهر غیرطبیعی به پا یا اندام آسیبدیده بدهد. در برخی موارد، فشار مداوم روی بافت متورم باعث ضخیم شدن پوست یا ایجاد پینه در اطراف زخم می شود. این تغییرات ساختاری، روند بهبود را پیچیده تر کرده و نیاز به مراقبت تخصصی و مداوم را افزایش میدهد.
درمان زخم نوروپاتیک
درمان زخمهای نوروپاتیک یک فرآیند چندمرحلهای و هدفمند است که باید همزمان به ترمیم زخم و کنترل علتهای زمینهای توجه شود. انتخاب روش درمان به شدت آسیب عصبی، عمق زخم، میزان عفونت و وضعیت کلی سلامت بیمار بستگی دارد.
مدیریت و کنترل قند خون
در بیماران مبتلا به دیابت، کنترل دقیق قند خون نقش مهمی در درمان زخمهای نوروپاتیک و زخم پای دیابتی دارد. بالا بودن قند خون باعث تشدید آسیب عصبی، کاهش خونرسانی و کند شدن روند ترمیم بافتها میشود. تنظیم مناسب داروهای خوراکی یا انسولین، پایش منظم قند خون و رعایت رژیم غذایی اصولی میتواند به بهبود عملکرد اعصاب و افزایش توان بدن برای ترمیم زخم کمک کند. کنترل صحیح قند خون نه تنها روند بهبود زخم های نوروپاتیک و زخم پای دیابتی را تسریع میکند، بلکه نقش مهمی در پیشگیری از ایجاد زخمهای جدید، عفونت های شدید و عوارض جدیتر دارد.
استفاده از پانسمانهای تخصصی
انتخاب پانسمان مناسب یکی از مهمترین بخشهای درمان زخم نوروپاتیک است. پانسمانهای هیدروژل، فومی ، پانسمان مرطوب و سایر پانسمانهای پیشرفته با ایجاد محیط مرطوب، شرایط ایدهآلی برای ترمیم سلولی فراهم میکنند. این پانسمانها از خشک شدن زخم جلوگیری کرده و به کاهش خطر عفونت کمک میکنند. همچنین، پانسمانهای مناسب میتوانند ترشحات اضافی را کنترل کرده و از آسیب بیشتر به بافت اطراف زخم جلوگیری کنند. تعویض منظم و اصولی پانسمان نقش مهمی در تسریع روند بهبود دارد.
با این حال، در موارد خاص و در مراحل اولیه یا زمانی که زخم عمیق نشده است، استفاده از پانسمان خشک میتواند به عنوان یک گزینه در نظر گرفته شود. پانسمان خشک ممکن است در جلوگیری از آلودگی اولیه و پوشش سطحی زخم مفید باشد، اما باید مراقب بود که این نوع پانسمانها در مراحل بعدی درمان باعث خشک شدن و ایجاد لایه سخت بر روی زخم نشوند. انتخاب پانسمان خشک باید به توصیه پزشک و متناسب با وضعیت زخم صورت گیرد تا از ایجاد مشکلات بیشتر جلوگیری شود.
درمان جراحی در موارد پیشرفته
در شرایطی که زخم نوروپاتیک بسیار عمیق شده یا به عفونت زخم دچار شود، درمانهای غیرتهاجمی معمولاً کافی نخواهند بود. در این موارد، جراحی برای برداشتن بافتهای مرده یا عفونی ضروری است. جراحی میتواند به کاهش بار عفونت زخم و تحریک روند ترمیم کمک کند. همچنین در برخی بیماران، اصلاح مشکلات عروقی یا کاهش فشار از روی ناحیه آسیبدیده از طریق روشهای جراحی انجام میشود تا شرایط بهبود زخم فراهم گردد.
علاوه بر روشهای جراحی، برخی درمانهای مکمل و طبیعی نیز میتوانند به کاهش عفونت زخم کمک کنند. استفاده از روشهای درمان گیاهی عفونت زخم مانند مالیدن عصاره آلوئهورا، عسل طبی و روغنهای ضدباکتری طبیعی به صورت موضعی میتواند به تسریع ترمیم بافت، کاهش التهاب و کنترل رشد باکتریها در زخمهای سطحی کمک کند. البته این روشها به عنوان مکمل درمان اصلی در نظر گرفته میشوند و برای زخمهای عمیق یا شدید، همچنان درمان پزشکی و جراحی ضروری است.
منبع : کلینیک زخم فردیس


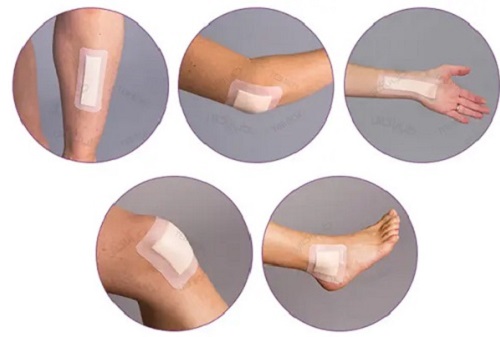 پانسمان مرطوب چیست؟
پانسمان مرطوب چیست؟ درمان سریع زخم
درمان سریع زخم زخم شریانی چیست؟
زخم شریانی چیست؟